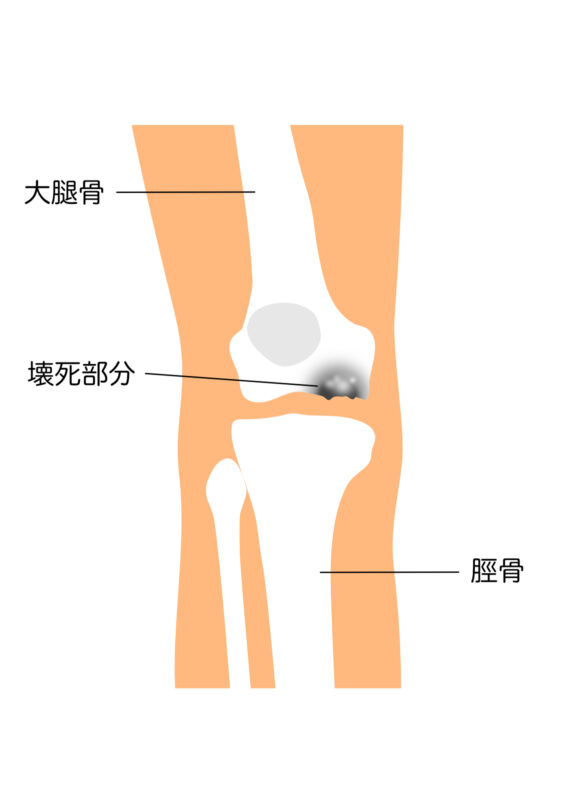
大腿骨顆部骨壊死(だいたいこつ かぶ こつえし)は、ひざ関節に接している大腿骨の先端(大腿骨顆部)の組織が壊死する病気です。
エックス線、MRI(磁気共鳴画像)検査で壊死した部位を確認することができます。
壊死した組織がつぶれてしまうと、骨の一部が陥没し、痛みが増し、下肢O脚変形が進行します。
大腿骨顆部骨壊死の原因は、未だ不明ですが、中高年以降、特に60歳以上の女性に多く見られ、夜間、安静時に急に強い痛みを感じるなどの症状がでます。
発症直後には、レントゲン検査では異常が見つからないこともあり、見逃されることが多いので、MRI検査が診断にとても重要になります。また初期や進行期に関節内に注射をしても痛みはあまり軽減されません。
病期が進行すると膝関節の変形が進み、変形性膝関節症へ移行することもあります。
大腿骨顆部骨壊死の主な症状
大腿骨顆部骨壊死の典型的な症状は以下の通りです。
- 突然の膝の激痛(特に歩行時)
- 夜間痛・安静時痛(じっとしていても痛む)
- 膝の腫れ・熱感
- 階段の昇降時の痛みや歩行困難
- 関節のこわばりや変形特に、痛みの発症が急激であることが特徴です。
- 発症初期は安静にしていれば痛みが軽減することもありますが、進行すると持続的な痛みが続きます。
症状の進み方
突然の痛みで発症することがあります。また痛みは非常に強いものです。
歩行時はもちろんですが、寝ていても持続性の痛みを感じることもあります。
初期の激しい疼痛は、徐々に軽快して改善することもありますが、高齢者の方で骨が脆弱化(ぜいじゃくか)している場合は、骨の陥没破壊が進行し、関節軟骨も壊死するため変形性関節症になります。
症状が進行するに従いO脚変形が出現し、痛みは増強します。関節周辺が腫れ、関節水症(かんせつすいしょう)の様なひざに水がたまる症状が起こり、関節の動きが悪くなります。
ひざ関節も段々とまっすぐに伸びなくなり、末期の変形性関節症となっていきます。
大腿骨顆部骨壊死の特徴
大腿骨顆部(だいたいこつ かぶ)とは、膝関節をつくる太ももの骨の先端部分のことです。この部分の骨に十分な血液が届かなくなるなどの理由で骨が弱くなり壊死してしまい、膝の痛み痛みが出る病気が大腿骨顆部骨壊死といいます。
原因がはっきりしない「特発性」の場合、膝の内側(内顆)に起こることが多いとされています。
発症すると、歩行時や夜間安静している時などに突然の強い痛みを感じることが多く、時間とともに痛みが増していくこともあり日常生活に支障をきたすことがあります。
早期診断と適切な治療を行わないと、膝関節の破壊が進み変形していきます。
場合によっては人工関節の手術が必要になるケースも少なくありません。 そのため、早期発見・早期治療がとても大切です。
- 大腿骨顆部骨壊死の主な特徴
- 中高年の女性に多くみられる
- 膝の内側(内顆)に起こりやすい
- 骨粗鬆症などによる疲労骨折や骨への血流不足で壊死が起こりやすい
大腿骨顆部骨壊死の原因とリスク因子
大腿骨顆部骨壊死(だいたいこつ かぶ こつえし)の原因は、前述いたしましたように、未だ完全には解明されていません。しかし、以下の要因が関係していると考えられています。
| ①血流障害 | 骨の栄養を供給する血流が不足すると、骨組織が壊死する可能性があります。加齢に伴い血管が狭くなることや、動脈硬化の進行がリスク因子となります。 |
| ②軽微な骨折(疲労骨折) | 骨密度が低下すると、日常生活の動作でも骨に微細な骨折が生じやすくなります。これが壊死のきっかけとなることがあります。 |
| ③骨粗鬆症 | 加齢や女性ホルモンの減少によって骨が脆くなると、大腿骨の内側に大きな負担がかかりやすくなります。特に閉経後の女性はリスクが高いとされています。 |
| ④ステロイドの長期使用 | 自己免疫疾患や膠原病の治療でステロイドを長期間使用している場合、骨の血流が悪くなり、壊死を引き起こすことがあります。 |
| ⑤変形性膝関節症との関連 | 変形性膝関節症が進行すると、膝の負担が偏ることで局所的に骨壊死が起こることがあります。 |
大腿骨顆部骨壊死の診断
| レントゲン(X線検査) | 初期段階ではレントゲンに異常が映らないことが多いですが、病期が進むと関節面の変形や骨壊死部分が確認できます。 |
| MRI(磁気共鳴画像診断) | 最も有効な診断方法です。初期の段階でも骨壊死の範囲や周囲の炎症状態を詳細に評価できます。 |
| 骨シンチグラフィー | 骨の代謝状態を調べる検査で、壊死の範囲や血流障害の有無を確認できます。 |
大腿骨顆部骨壊死の病期分類(腰野分類)
大腿骨顆部骨壊死は、4つのステージ(病期)に分類されます。
| 病期 | 診断方法 | 特徴 |
|---|---|---|
| ステージ1:発症期 | MRIでのみ確認可能 | レントゲンでは変化なし。 膝に強い痛みが出ることが多い。 |
| ステージ2:吸収期 | レントゲン・MRIで確認可能 | 壊死部分が吸収され始め骨が透けて見えるようになる。 |
| ステージ3:完成期 | レントゲンで明瞭に確認可能 | 骨硬化が進み石灰沈着が起こる。 |
| ステージ4:変性期 | 関節の変形が進行 | 変形性膝関節症へ移行する。 |
大腿骨顆部骨壊死の治療法
保存療法(ステージ1~2の発症期・吸収期)
軽症例や早期発見の場合は、以下の保存的療法が選択されます。
- 鎮痛剤の使用(痛みを軽減)
- リハビリテーション(膝周囲の筋力強化)
- 足底板(インソール)の使用(膝の負担を減らす)
- 骨粗鬆症治療薬の服用(骨密度を維持)
- 体重管理(膝への負担軽減)
手術療法
保存療法で改善しない場合や、壊死範囲が広い場合は手術が検討されます。
| 高位脛骨骨切り術(HTO) | 脛骨の角度を変えて膝の負担を軽減自分の関節を温存できる |
| 人工膝関節単顆置換術(UKA) | 壊死部分のみを人工関節に置き換える運動機能が温存されやすい 人工膝関節センターで行う手術療法です。 |
| 人工膝関節全置換術(TKA) | 末期症状の場合、膝関節全体を人工関節に置き換える 人工膝関節センターで行う手術療法です。 |
